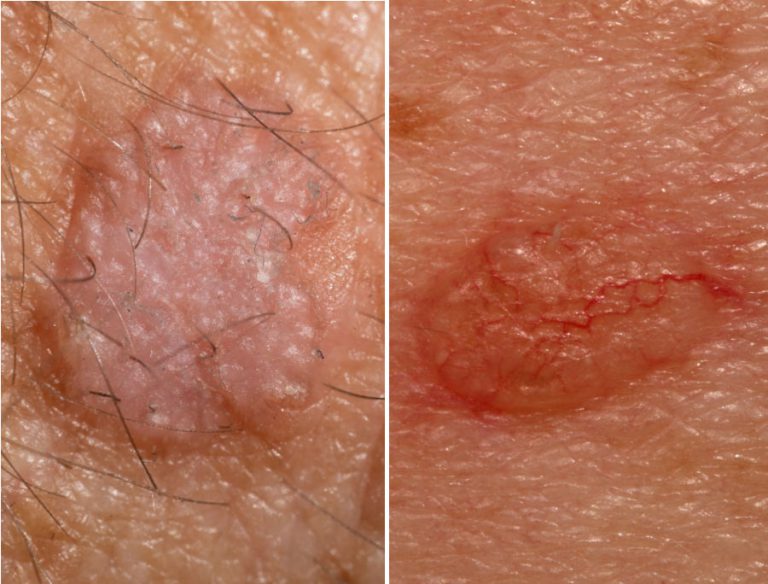
Quali sono le principali differenze tra cheratosi attinica e basalioma? La cheratosi attinica è una malattia della pelle che in un caso su dieci può evolvere in una forma tumorale, il carcinoma squamocellulare, che fa parte dei cosiddetti carcinomi cutanei cheratinocitari di cui fa parte anche il diffusissimo basalioma (o carcinoma basocellulare).
INDICE:
- Cheratosi attinica e rischio tumorale
- Cos’è il carcinoma squamocellulare
- Il carcinoma basocellulare o basalioma, il più diffuso
- Sintomi generali della cheratosi attinica e del basalioma
- Prevenzione: sempre la crema solare!
- FAQ differenza tra cheratosi attinica e basalioma
- Qual è la differenza principale tra cheratosi attinica e basalioma?
- Chi è più a rischio di sviluppare cheratosi attinica o basalioma?
- Come si prevengono cheratosi attinica e basalioma?
Esiste un gruppo di tumori della pelle, particolarmente diffusi, che hanno in comune alcuni aspetti: originano tutti dai cheratinociti, le principali cellule che costituiscono l’epidermide, sono legati all’azione cancerogena delle radiazioni ultraviolette conseguente all’esposizione solare e colpiscono soprattutto soggetti con carnagione chiara e che hanno superato i 40-50 anni di età. Parliamo dei carcinomi cutanei cheratinocitari, da anni in grande crescita nella popolazione. All’interno di questo gruppo di tumori troviamo varie forme, le più note delle quali sono i carcinomi basocellulari (o basaliomi) e i carcinomi squamocellulari.
Cheratosi attinica e rischio tumorale
Accanto a questi va citata anche la cheratosi attinica, che di per sé non è un tumore ma che in un caso su 10 può evolvere in carcinoma squamocellulare tanto da essere definita una forma precancerosa. Peraltro il 90 per cento dei carcinomi squamocellulari invasivi insorge su una precedente cheratosi attinica. Anche in questa patologia l’esposizione solare prolungata nel corso degli anni ha un ruolo decisivo, così come le scottature solari e le terapie immunosoppressive e anti-rigetto, le quali rappresentano fattori di rischio anche per i due tumori citati. Si calcola che i pazienti trapiantati d’organo hanno un rischio di sviluppare cheratosi attiniche 250 volte superiore rispetto ai soggetti sani. Le cheratosi attiniche hanno l’aspetto di macchie ruvide, papule o placche cheratosiche con superficie desquamante, sono collocate soprattutto nelle aree maggiormente esposte al sole come viso, orecchie, arti superiori, testa e collo. Chi le presenta deve effettuare controlli costanti per intercettare una loro possibile evoluzione in senso tumorale.
Quali sono i possibili segnali allarme di un’evoluzione della cheratosi attinica in cancro? Ce ne parla il Dr. Gianluca Nazzaro, Specialista in Dermatologia e Venereologia presso la Fondazione IRCCS Ca’ Granda Ospedale Maggiore Policlinico, Università degli Studi di Milano.
Cos’è il carcinoma squamocellulare
Partendo da una cheratosi attinica, il carcinoma squamocellulare si manifesta inizialmente come una papula o un nodulo eritamatoso, a margini irregolari, che successivamente va incontro a ulcerazioni e a una progressiva estensione diventando una placca dura. Questo tumore ha oggi un’incidenza annua di 15-35 casi su 100mila e si stima un ulteriore aumento annuo del 2-4 per cento a causa dell’invecchiamento della popolazione e dell’esposizione cronica ai raggi ultravioletti.
Il carcinoma basocellulare o basalioma, il più diffuso
Questa forma di carcinoma cutaneo cheratinocitario non va confusa con il carcinoma basocellulare, in assoluto il più comune tra i tumori maligni di origine epiteliale nei soggetti di razza bianca: se si esclude il pericoloso melanoma, in Italia 8 tumori della pelle su 10 sono basaliomi. Anch’esso si manifesta frequentemente sul viso e sul cuoio capelluto e, come il carcinoma squamocellulare e le cheratosi attiniche, è collegato al ruolo dei raggi Uv che rappresentano il fattore di rischio più importante per la sua insorgenza. Il carcinoma basocellulare o basalioma si manifesta in varie forme e con aspetti diversi, ma nessuna è collegata alla cheratosi attinica. Fortunatamente il basalioma si sviluppa localmente e tende a rimanere circoscritto e a dare luogo a metastasi solo molto raramente.
Sintomi generali della cheratosi attinica e del basalioma
La cheratosi attinica si presenta come macchie ruvide al tatto, papule o placche con superficie desquamante, spesso di colore rosato o brunastro. Nelle fasi avanzate può diventare più spessa, indurirsi e sanguinare. Il basalioma, invece, si manifesta tipicamente come un nodulo perlaceo o traslucido, a volte con bordi arrotolati e capillari visibili in superficie, che può ulcerarsi e non rimarginarsi nel tempo. In entrambi i casi, qualsiasi lesione cutanea persistente o in evoluzione va sottoposta a valutazione dermatologica.
Prevenzione: sempre la crema solare!
Date le somiglianze tra questi tumori e le affinità con la cheratosi attinica è fondamentale una diagnosi certa, affidata a un dermatologo, che può avvalersi di esami tra cui le biopsie cutanee. Tuttavia è ancora più importante agire con la prevenzione che, quando si parla di lesioni cutanee cancerose e precancerose, deve sempre passare dall’impiego costante delle adeguate protezioni solari.
FAQ differenza tra cheratosi attinica e basalioma
Qual è la differenza principale tra cheratosi attinica e basalioma?
La cheratosi attinica è una lesione precancerosa, non un tumore: solo in un caso su dieci evolve in carcinoma squamocellulare. Il basalioma è invece già un tumore maligno, anche se tende a rimanere circoscritto e raramente dà metastasi.
Chi è più a rischio di sviluppare cheratosi attinica o basalioma?
Entrambe le condizioni colpiscono soprattutto persone con carnagione chiara, over 40-50 anni e con una storia di esposizione solare prolungata. I pazienti trapiantati d’organo sono particolarmente vulnerabili: il loro rischio di sviluppare cheratosi attiniche è 250 volte superiore rispetto alla popolazione generale.
Come si prevengono cheratosi attinica e basalioma?
La prevenzione principale è l’uso costante di protezioni solari adeguate, che riduce l’esposizione ai raggi UV, principale fattore di rischio per entrambe le condizioni. Altrettanto importante è sottoporsi a controlli dermatologici periodici, soprattutto in presenza di lesioni cutanee sospette o in evoluzione.