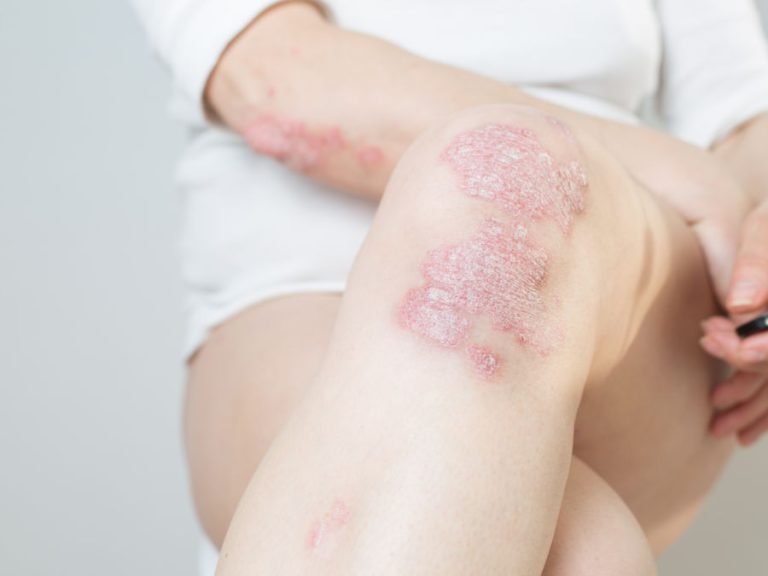
Quali sono i farmaci da evitare con la psoriasi? Molti farmaci assunti per altre patologie potrebbero causare o esacerbare la psoriasi. Tale fenomeno non è ancora ben chiarito dalla scienza, tuttavia è importante che i dermatologi sappiano quali farmaci stiamo assumendo per evitare conseguenze serie.
INDICE:
- Le interazioni dei farmaci sulla psoriasi
- Quali farmaci possono causare la psoriasi?
- Quanto tempo intercorre dall’assunzione agli effetti sulla pelle
- La doppia correlazione tra ipertensione e psoriasi
- Betabloccanti e psoriasi: quale legame
- Litio e psoriasi, una relazione poco nota
- Serve un consulto multidisciplinare
La terapia per la psoriasi deve essere seguita attentamente dal paziente, secondo le indicazioni del dermatologo. Tuttavia è sempre bene informare il medico anche circa le altre terapie farmacologiche che sta assumendo: è infatti noto che alcuni farmaci prescritti per altre patologie possono interagire con quelli per la psoriasi. Ma non solo: è dimostrato che alcuni farmaci abitualmente assunti dai pazienti per le patologie più diverse possono, in alcune circostanze, attivare una psoriasi latente, e dunque non ancora manifestatasi, oppure contribuire a causare una recidiva o a peggiorare una psoriasi già in corso e in fase attiva.
Le interazioni dei farmaci sulla psoriasi
Sono numerosi i farmaci che possono scatenare la psoriasi in soggetti sani o con familiarità per la malattia, riattivarla qualora sia in remissione oppure aggravarne le manifestazioni cliniche. Un elenco esaustivo sarebbe impossibile, anche perché tali reazioni sono estremamente variabili da soggetto a soggetto in funzione di numerosi fattori poco controllabili. Inoltre i meccanismi alla base del fenomeno sono a oggi non del tutto noti.
Quali farmaci possono causare la psoriasi?
Tra i principali farmaci dei quali si conoscono le possibili interazioni con la psoriasi possiamo citare il litio, impiegato in psichiatria per trattare il disturbo bipolare, i betabloccanti e gli ACE-inibitori, impiegati come antipertensivi, gli antimalarici, alcuni antifungini, i farmaci a base di estrogeni, gli antinfiammatori non steroidei, cioè i più comuni antidolorifici, e i cortisonici per via topica o sistemica che possono scatenare forme gravi di psoriasi, come quella eritrodermica e quella pustolosa qualora vengano bruscamente sospesi oppure prescritti e utilizzati in modo non adeguato. È inoltre dimostrato che anche alcune vaccinazioni potrebbero favorire la comparsa di lesioni psoriasiche, in particolare in età pediatrica.
Quanto tempo intercorre dall’assunzione agli effetti sulla pelle
Il tempo che intercorre tra l’inizio dell’assunzione dei farmaci e la comparsa delle manifestazioni cutanee è estremamente variabile, specie da farmaco a farmaco: per i medici è importante conoscere tale finestra temporale così da intervenire per tempo. È stato osservato, ad esempio, che le lesioni cutanee possono presentarsi a meno di un mese dall’inizio di una terapia a base di antinfiammatori non steroidei e di terbinafina, un farmaco usato contro le micosi alle unghie, mentre possono passare da uno a tre mesi dall’inizio di una terapia con litio, betabloccanti e altri farmaci antipertensivi prima che compaiano le placche psoriasiche.
La doppia correlazione tra ipertensione e psoriasi
I principali studi condotti fino a oggi sull’impatto delle terapie farmacologiche sulla psoriasi riguardano proprio i betabloccanti anche in considerazione del fatto che esiste una relazione a due vie tra psoriasi e ipertensione: se infatti questi farmaci usati per trattare tale condizione possono scatenare la psoriasi, è anche vero che i pazienti con la psoriasi sono biologicamente predisposti all’ipertensione.
Betabloccanti e psoriasi: quale legame
Uno studio francese, ad esempio, ha esaminato le segnalazioni di psoriasi tra pazienti che hanno assunto betabloccanti dal 1985 al 2019 individuandone 225 con un tempo medio di insorgenza di 5 mesi e un miglioramento dopo la sospensione del farmaco nel 68 per cento dei casi. Stesso discorso per un altro studio, condotto su dati di 78mila donne raccolti tra il 1996 e il 2008: pubblicata su Jama Dermatology, questa ricerca evidenzia la maggiore probabilità di insorgenza della psoriasi nelle donne ipertese che assumono betabloccanti e in particolare due molecole: l’atenololo e il propranololo. La causa della relazione non è nota, ma gli studiosi ipotizzano che i betabloccanti possano avere un effetto secondario sul sistema immunitario che favorirebbe la psoriasi.
Litio e psoriasi, una relazione poco nota
Ancora meno chiaro il legame tra litio e psoriasi. Questo farmaco, fondamentale nella terapia del disturbo bipolare, è stato protagonista negli anni di un ampio dibattito circa i suoi possibili effetti collaterali dermatologici e in particolare su acne, alopecia e psoriasi. Tuttavia i dati disponibili sono ancora oggi scarsi e provengono principalmente da descrizioni di singoli casi o da studi retrospettivi.
Serve un consulto multidisciplinare
Quanto detto fino a qui non significa però che il paziente che assume questi farmaci e a cui viene diagnosticata una psoriasi o un’esacerbazione della psoriasi già in corso debba sospenderli arbitrariamente. Tutt’altro: è in questi casi che è più che mai necessario un consulto multidisciplinare con il dermatologo e gli altri specialisti coinvolti per trovare una soluzione che garantisca il controllo della psoriasi e al contempo la riduzione dei rischi associati all’assunzione di farmaci potenzialmente causa di un peggioramento della patologia stessa.